Basics Atemwegssicherung

Die Wiederherstellung und Sicherung der Vitalfunktionen des Notfallpatienten sind die wichtigsten Aufgaben des Rettungsteams. Dazu gehören die optimale Oxygenierung und Ventilation sowie die Verhinderung einer Aspiration. Hierfür stellt die orale endotracheale Intubation in den meisten Fällen den Goldstandard dar. Diese Maßnahme ist bei gegebener Indikation (Checkliste 1) häufig lebensrettend, bei Fehlern oder Komplikationen im Rahmen des Intubationsvorganges jedoch mit einer erhöhten Morbidität und Letalität assoziiert. In einer Studie von Timmermann et al. [1] wurden in einem Patientenkollektiv vermeintlich intubierter Patienten in 11% eine einseitige endobronchiale Tubuslage und in 7% eine ösophageale Fehllage mit einer assoziierten Letalität von 80% nachgewiesen. Selbst in der Intubation erfahrene Notärzte (>300 innerklinische Intubationen) haben bei 15% der präklinischen Intubationen mit Schwierigkeiten zu kämpfen (z.B. Blut oder Erbrochenes im Mund, ungünstige Position des Patienten, schlechte bzw. keine Einsehbarkeit der Stimmbandebene, ≥3 Intubationsversuche). Aus diesen Gründen müssen auch die alternativen Techniken zur Atemwegssicherung beherrscht werden.
- Nicht-invasive Techniken ggf. in Kombination
- Supraglottische Atemwegshilfen
- Endotracheale Intubation
- Videolaryngoskopie
- Rescue-Verfahren
All die genannten Techniken sind nur eine Überbrückung bis zur endgültigen Atemwegssicherung (der endotrachealen Inkubation) oder einer Rückkehr zur Spontanatmung mit adäquaten Schutzreflexen (z.B. bei Opiatüberdosis oder Hypoglykämie). Die Vor- und Nachteile gegenüber der endotrachealen Intubation müssen gekannt und beherrscht werden.
Indikationen zur Atemwegssicherung
Eine Atemwegssicherung mit der häufig einhergehenden notwendigen Unterstützung der Atemarbeit. Die Indikationen zur Atemwegssicherung lassen sich auf 4 Punkte reduzieren:
- Respiratorische Insuffizienz
- Hypoxie
- Hyperkapnie
- Vigilanzminderung / neurologisches Defizit mit Aspirationsgefahr
- Polytrauma / schweres Trauma
- Schädel-Hirn-Trauma mit GCS <9
- Hämodynamische Instabilität
- Zu erwartende (rapide) Verschlechterung des Atemweges
- Inhalationstrauma
- Schwere Anaphylaxie
Sofortige Atemwegssicherung
Bei Patienten mit anhaltendem Atem- (und Kreislaufstillstand) muss eine sofortige Atemwegssicherung ohne Zeitverzug erfolgen.
Dringliche Atemwegssicherung
Im Unterschied zur sofortigen Atemwegssicherung benötigen Patienten mit erhaltener Spontanatmung (ausgeprägter Dyspnoe, Bewusstseinsverlust, entstehendes Atemwegsproblem) eine dringliche Atemwegssicherung. In diesen Fällen bleibt Zeit für eine Präoxygenierung,eine orientierende Untersuchung (zur Identifikation eines schwierigen Atemweg) und Vorbereitung der Ausrüstung (Checkliste 2)
Bei allen Patienten mit Gründen für eine dringliche Atemwegssicherung sollten Umgebungsfaktoren zur Indikationsstellung berücksichtigt werden:
- Persönliche Ressourcen
- Kenntnis- und Ausbildungsstand
- Ressourcen des Notfall-Teams
- Kenntnis- und Ausbildungsstand
- Kennt sich das Team?
- Umstände an der Einsatzstelle (z. B. Beleuchtung, Witterung, vorhandenes Material)
- Entfernung zur Klinik (Schockraum / Intensivstation)
- Zustand des Patienten
- Begleitverletzungen?
- Ausreichende Oxygenierung?
- Erwartet schwieriger Atemweg?
Eine dringliche Atemwegssicherung ist also immer eine individuelle Entscheidung unter einer Würdigung aller dieser Faktoren.
| 1 | Apnoe |
| 2 | Schnappatmung |
| 3 | Schädel-Hirn-Trauma mit GCS < 9 |
| 4 | Hypoxie trotz Sauerstoffgabe und Ausschluss eines Spannungspneumothorax, respiratorische Insuffizienz |
| 5 | Zu erwartende Verschlechterung des Atemweges z.B. im Rahmen eines Inhalationstraumas |
Nicht-invasive Techniken
Je nach Notfallsituation kann es notwendig werden, schnellstmöglich eine Oxygenierung des Patienten sicherzustellen. Gerade beim apnoeischen oder insuffizient atmenden Patienten ist die Masken-Beatmung die am schnellsten verfügbare Möglichkeit, eine Ventilation der Lunge zu ermöglichen. Auch nach einer fehlgeschlagenen Atemwegssicherung ist die Masken-Beatmung die erste Rückfallebene, um die Ventilation des Patienten sicherzustellen, während die Optimierung der Bedingungen für einen zweiten Versuch erfolgt.
Öffnen der oberen Atemwegs
In jeder Notfallsituation, bei der es zu einer Beeinträchtigung der Atmung kommt, sollten vor der Einleitung weiterführender Maßnahmen die oberen Atemwege geöffnet werden. Der häufigste Grund für eine Verlegung der oberen Atemwege ist das Zurücksinken des Zungengrundes gegen die Rachenhinterwand. Um dieses Problem zu beheben können drei Techniken zur Anwendung kommen:
Öffnen des Mundes – Kreuzgriff
Um den Mund eines Patienten einhändig zu öffnen, um mit der anderen Hand Fremdkörper zu entfernen, Sekrete abzusaugen oder das Laryngokop einzuführen, bietet der Kreuzgriff eine zuverlässige Möglichkeit.
Technik
- Der Daumen der rechten Hand liegt auf der Zahnreihe des Unterkiefers des Patienten
- Zeige- und Mittelfinger stützen sich am Oberkiefer ab
- Der Daumen drückt des Unterkiefer des Patienten nach kaudal
Es ist wichtig, den Kreuzgriff möglichst weit rechts im Mund anzusetzen, um eine große Arbeitsfläche zu schaffen.
CAVE: Gerade bei der Laryngoskopie ist es wichtig, den Kreuzgriff mit der rechten Hand durchzuführen, da die gängigen Laryngoskope mit der linken Hand eingeführt werden müssen.
Reklination des Kopfes
Durch das Überstrecken des Kopfes wird der Zungengrund angehoben und die oberen Luftwege werden geöffnet. Im Englischen ist dieses Manöver unter dem Namen Head Tilt and Chin Lift (HTCL-Manöver) bzw. „Trauma chin lift“ bekannt.
Technik:
- Eine Hand fasst die Stirn des Patienten
- Die andere Hand fasst das Kinn des Patienten
- Kopf nach hinten Überstrecken
Esmarch-Handgriff
Der Esmarch-Handgriff erlaubt neben einer Anhebung des Zungengrundes die Inspektion des Mundes und gibt dem Behandelnden die Möglichkeit, den Mundraum von Sekreten, Blut oder Erbrochenem zu befreien.
Technik
- Den Unterkiefer des Patienten so umfassen, dass die Daumen auf dem Kinn und die übrigen Finger in den Kieferwinkeln des Patienten zum liegen kommen
- Mit den Fingern den Unterkiefer nach oben ziehen und den Unterkiefer nach vorne schieben
- ggf. kann diese Stellung mit einer Hand fixiert werden, um mit der anderen Hand Fremdkörper zu entfernen
Masken-Beatmung
Auch wenn die Masken-Beatmung eine schwierig zu erlernende Fertigkeit ist, ist sie bei Reanimationen mit einem besseren Outcome als die erweiterten Airway-Maßnahmen vergesellschaftet. Daher ist die Maksen-Beatmung in den Reanimationsrichtlinien fest verankert.
Equipment
- Anatomisch passende Beatmungsmaske (Maskengröße 4-5 bei Erwachsenen)
- Beatmungsbeutel oder Beatmungsgerät
- Ausreichende Frischgaszufuhr (15 l/min mit Reservoir oder Demandventil)
Position
Der Patient sollte flach auf den Rücken gelegt werden. Der Behandelnde positioniert sich am Kopfende des Patienten. Zusätzlich sollte eine Kopflagerung in der verbesserten Jackson-Position erfolgen, um die Maskenbeatmung zu vereinfachen (vgl. Position Endotracheale Intubation)
Risikofaktoren
Die Inzidenz für eine schwierige Maskenbeatmung liegt für den innerklinischen Bereich bei ca. 2%, eine unmögliche Maskenbeatmung ist bei ca. 0,15% der Patienten beschrieben. Es ist davon auszugehen, dass die Inzidenz in Notfallsituationen und im präklinischen Bereich deutlich höher liegt.
Die wichtigsten Faktoren, die eine Masken-Beatmung schwierig machen:
- Adipositas
- Höheres Alter
- Fehlende Zähne
- Steifheit
- Thoraxrigidität (Opiate)
- hoher Muskeltonus (unzureichendeNarksoetiefe / fehlende Muskelrelaxierung)
- OSAS / Schnarchen
- Bart
- Im Englischen werden diese Faktoren unter den Akronymen „MOANS“ und „BONES“ zusammengefasst.
MOANS
mask seal
obesity
age (elderly)
no teeth
stiffness
BONES
beard
obese
no teeth
elderly
sleep apnea / snoring
Indikationen
- Insuffiziente Ventilation / Apnoe
Relative Kontraindikationen
- Verlegung des oberen Atemwegs
- Frontobasale Verletzungen
- Nicht nüchterner Patient
- alle Notfallpatienten sind als nicht nüchtern anzusehen
Es gibt keine absoluten Kontraindikationen für eine Masken-Beatmung, alle genannten Punkte müssen im Rahmen der Situation bewertet werden.
Komplikationen
- Gastrale Luftinsufflation —> Regurigation und Aspiration von Mageninhalt
- Zahnschäden
Um eine gastrale Luftinsufflation zu vermeiden sollten Beatmungsdrücke über 20 mbar (optimal > 15 mbar) vermieden werden, da dies dem Verschlussdruck des unteren Ösophagusphinkters entspricht.
Erfolgskontrolle
- Klinische Zeichen
- Sichtbare Thoraxexkursionen
- (hörbares) entweichen von Luft
- Kapnometrie / Kapnografie
Techniken zur Handhabung der Maske
Der C-Griff ist der verbreitete Standard bei der Durchführung einer Maskenbeatmung, da er eine einhändige Fixierung der Beatmungmaske ermöglicht, sodass die andere Hand für die Applikation des Atemhubs frei bleibt. Wenn eine Maskenbeatmung mittels C-Griff nicht möglich ist (vgl. 4.3.1.3 Risikofaktoren), können alternative (zweihändige) Techniken wie der doppelte C-Griff oder die VE-Technik zum Erfolg führen. Da durch diese Techniken beide Hände gebunden sind, muss der Atemhub durch einen zweiten Helfer oder ein Beatmungsgerät appliziert werden. Für alle drei Techniken gilt, dass der Zug am Unterkiefer stärker sein muss als der Druck von oben, da es sonst zu Verschluss der oberen Atemwege kommt (vgl. 4.2.1 öffnen der oberen Atemwege) (Das heißt, das Gesicht muss in die Maske gezogen werden, nicht die Maske aufs Gesicht gedrückt). Außerdem ist es wichtig, Druck auf die Augen oder den Mundboden zu vermeiden, da es an diesen Stellen zu einem erheblichen Schaden kommen kann.
CAVE:
- Der Zug am Unterkiefer muss stärker sein als der Druck von oben, um die oberen Atemwege freizuhalten (vgl. Reklination des Kopfes)
- Druck auf die Weichteile (Mundboden/Augen) vermeiden
C-Griff
- Daumen und Zeigefinger liegen auf der Beatmungsmaske und bilden ein „C“
- Die Beatmungsmaske wird von der Nase her auf das Gesicht des Patienten aufgesetzt
- Der kleine Finger befindet sich im Kieferwinkel
- Ring- und Mittelfinger liegen auf dem Corpus mandibulae
- Daumen und Zeigefinger fixieren die Maske auf dem Gesicht des Patienten, während die übrigen Finger den Unterkiefer nach oben ziehen.
Doppelter C-Griff

- Daumen und Zeigefinger liegen von beiden Seiten auf der Beatmungsmaske und bilden ein doppeltes C bzw. ein O.
- Klein-, Ring- und Mittelfinger beider Hände heben den Unterkiefer an den Maskenrand
- Zusätzlich können die Wangen mit den Handinnenflächen in die Maske geschoben werden.
- Daumen und Zeigefinger fixieren die Maske auf dem Gesicht des Patienten
VE-Technik / Thenar Eminence Grip
- Die Daumen liegen am Maskenrand oben
- Die übrigen Finger (inkl. Zeigefinger) liegen im Kieferwinkel und ziehen die Mandibula nach oben.
Der Vorteil dieser Technik ist nicht auf den ersten Blick ersichtlich, aber durch die Daumen kann die Maske gut abgedichtet werden, während mit den übrigen Fingern incl. Zeigefinger mehr Kraft vorhanden ist, den Unterkiefer anzuheben (anstatt nur mit dem kleinen Finger).
Techniken zur Applikation des Beatmungshubes
Es gibt mehrere Wege zur Verabreichung des Beatmungshubes zu unterscheiden. Bei der Masken-Beatmung kommen typischerweise der Beatmungsbeutel oder das Beatmungsgerät mit einer druckkontrollierten Beatmung zur Anwendung. Die Anwendung des Beatmungsgerätes hat einige Vorteile, zum Einen hat der Anwender eine weitere Hand zur Verfügung, um eine der zweihändigen Methoden anzuwenden, zum Anderen werden die vorher im Gerät eingestellten Beatmungsdrücke nicht überschritten, sodass eine akzidentelle gastrale Luftinsufflation effektiver vermieden werden kann. Außerdem können die erreichten VT leichter überprüft werden.
Oro- und Nasopharyngeale Tuben
Um eine zusätzliche „Schienung“ der oberen Atemwege zu erreichen, kommen Oro- und Nasopharyngeale Tuben zum Einsatz. In der Anästhesie und Notfallmedizin haben sich Guedel- und Wendl-Tuben durchgesetzt. Das Wirkprinzip beider Devices ist im Endeffekt das Gleiche, da sie ein Zurücksinken des Zungengrundes verhindern. Während der Guedel-Tubus oral eingeführt wird, wird der Wendl-Tubus von nasal her eingeführt.
Guedel-Tuben

Guedel-Tuben gibt es in mehreren Größen. Die richtige Größe wird durch Anhalten an die Schneidezähne abgeschätzt. In seitlicher Projektion sollte der Tubus bis kurz oberhalb des Larynx reichen.
| Größe | Patient |
| 5 | Erwachsen groß |
| 4 | Erwachsen normal |
| 3 | Erwachsen klein |
| 2 | Jugendliche |
| 1 | Kinder |
| 0 | Kleinkinder |
| 0 0 | Säuglinge |
Größenauswahl Guedel-Tuben
Ein zu kleiner Guedel-Tubus hebt den Zungengrund nicht vollständig von der Rachenhinterwand ab und führt somit zu keiner Erleichterung der Masken-Beatmung. Ein zu großer Guedel-Tubus hingegen kann unterhalb der Glottisebene zum Liegen kommen oder die Epiglottis auf den Kehleingang drücken. Dies kann zu einer gastralen Luftinsufflation bzw. zu einer unmöglichen Maskenbeatmung führen.
Technik
- Der Kopf des Patienten befindet sich in Neutralposition
- Öffnen des Mundes mittels Kreuzgriff
- Der Guedel-Tubus wird mit der Öffnung nach kranial (Konvexität nach kaudal) in die ersten 2/3 des Mundes eingeführt
- Drehung des Guedel-Tubus um 180° „hinter die Zunge“; die Öffnung zeigt jetzt nach kaudal (die Konvexität nach kranial)
- Vorschieben des Guedel-Tubus über den Zungengrund bis die Abschlussplatte auf den Lippen aufliegt
Durch die feste Form des Guedel-Tubus eignen sie sich ebenfalls als Beißschutz zur Schienung von orotrachealen Tuben.
Cave:
Da Guedel-Tuben am Zungengrund liegen und die Rachenhinterwand berühren, lösen sie einen starken Würgereiz aus. Eine Anwendung ist daher nur bei komatösen Patienten möglich.
Wendl-Tuben

Wendl-Tuben sind ebenfalls in verschiedenen Größen erhältlich (12-36 Charr), die Größe richtet sich nach der Öffnung des Nasenganges, wobei immer der größte mögliche Wendl-Tubus verwendet werden sollte. Verglichen mit Guedel-Tuben sind sie deutlich weicher und treffen die Pharynx-Hinterwand nur tangential, sodass sie deutlich weniger Würgereiz auslösen und auch für somnolente Patienten geeignet sind.
Technik
- Wendl-Tubus mit Gleitmittel bestreichen
- Tubus in das Nasenloch parallel zum harten Gaumen einführen
- Vorschieben unter leichten Drehbewegungen
- Beim Erreichen des Epipharynx Wendl-Tubus so drehen, dass die schräge Tubusspitze nach dorsal zeigt
- Widerstand mit sanftem Druck überwinden
- Unter Kontrolle des Atemgeräusches bis in den Hypopharynx vorschieben
- Direkt vor der Glottis ist das Atemgeräusch am lautesten
- Wendl-Tubus in optimaler Einführtiefe mit Ringscheibe oder Pflasterstreifen fixieren
Ein zu weit eingeführter Wendl-Tubus kommt unterhalb der Glottisebene (im Osöphaguseingang) zum Liegen und kann die Atmung behindern. Ein nicht tief genug eingeführter Tubus verhindert nur teilweise das Zurücksinken des Zungengrundes.
Aufgrund seiner Eigenschaften (weicheres Material, weniger Würgereiz) eignet sich der Wendl-Tubus besser für vigilantere Patienten.
Cave:
Beim Einführen des Wendl-Tubus kann es zu (starkem) Nasenbluten kommen.
Tipp:
Eine Kapnographie im Hauptstromverfahren (z.B. Corpuls C3) kann direkt an den Wendl-Konnektor angeschlossen werden. Auf diese Weise kann bei einem somnolenten Patienten (z.B. unter Analgosedierung) ein Monitoring der Atemfrequenz durchgeführt werden. Vorsicht: die absoluten CO2-Werte sind nicht reliabel.
Supraglottische Atemwegshilfen
Als supraglottische Atemwegshilfen werden Devices bezeichnet, die den Oropharynx offen halten und deren Cuff oberhalb der Stimmritze, also außerhalb der Trachea zum Liegen kommt. Primär lassen sich zwei Typen von supraglottischen Atemwegshilfen unterscheiden:
- Larynxmasken
- Larynxtuben (Ösophageale Verschlusstuben).
Allgemeines
Die Larynxmaske findet man vorwiegend in Kliniken im Bereich der operativen Medizin (Anästhesiologie), sowie auf Intensivstationen im Airway-Wagen, während der Larynxtubus in der Präklinik verbreitet ist. Dies ist ein interessanter Widerspruch, da nach der S1-Leitlinie „prähospitales Atemwegsmanagement“ eine supraglottische Atemwegshilfe empfohlen wird, die auch in der klinischen Ausbildung erlernt werden kann, was für den Larynxtubus nur in geringem Ausmaß zutrifft.
Insgesamt muss man feststellen, dass die Einlage einer supraglottischen Atemwegshilfe leicht zu erlernen ist und bei Weitem nicht die Zahlen benötigt werden, die für eine sichere endotracheale Intubation erforderlich sind.
CAVE: Bei der Anwendung von supraglottischen Atemwegen kann es im Pharynx zu einer Minderperfusion der Schleimhaut kommen. Bereits ab einem Cuffdruck von 46 cmH2O reduziert sich die Mucosaperfusion, ab 100 cmH2O kommt es zu ischämischen Situationen. De Weiteren führt ein hoher Cuffdruck zu einer Reduktion/Aufhebung des venösen Rückstroms und fördert so die Ausbildungen von Zungenschwellungen und ggf. auch Schädigungen zahlreicher Nervengeflechte. In zahlreichen Fällen kam es zu einer Zungenschwellung nach prähospitaler Anwendung des Larynxtubus, die zu erheblichen Schwierigkeiten bei der anschließenden innenklinischen Atemwegssicherun führten. Daher ist eine Cuff-Druckkontrolle obligat.
Larynxmaske

Die Larynxmaske besteht aus einem blockbaren Cuff, der sich „muschel“-artig über die Glottisebene legt, sowie zusätzlich aus einem „Tubus“, an den ein Beatmungsbeutel oder ein Beatmungsgerät angeschlossen werden kann.
Man unterscheidet Larynxmasken der ersten und zweiten Generation. Die Einlage der Maske erfolgt prinzipiell identisch, allerdings verfügen die Larynxmasken der zweiten Generation über einen separaten Kanal, über welchen nach erfolgreicher Platzierung der Maske eine Magensonde eingelegt werden kann. Dies reduziert die Aspirationsgefahr und wird mittlerweile als Standardverfahren empfohlen.
Des Weiteren gibt es mittlerweile die i-gel® Larynxmaske, die neben dem Kanal für die Magensonde, über einen Cuff aus Schaummaterial verfügt. Laut Angaben des Herstellers soll dieser im Vergleich zur konventionellen Larynxmaske bei gleichzeitig geringerem Trauma für den Rachenbereich besser abdichten.
Larynxmasken gibt es in verschiedenen Größen. Die zu verwendende Größe wird anhand des Körpergewichtes eingeschätzt.
Für Kinder wird die Larynxmaske als Atemwegsdevice der Wahl empfohlen, wenn beim Rettungsfachpersonal oder den Notärzten keine Routine in der endotrachealen Intubation von Kindern besteht.
| Größe | Körpergewicht |
| 1 | Bis 5 kg |
| 1,5 | 5-10 kg |
| 2 | 10-20 kg |
| 2,5 | 20-25 kg |
| 3 | 30-50 kg |
| 4 | 50-70 kg |
| 5 | 70-100 kg |
| 6 | Über 100 kg |
Einschränkend muss man hier anführen, dass in den wenigstens Rettungsdienstbereichen oder auch Kliniken alle Maskengrößen vorgehalten werden, so pdass man hier ggf. Kompromisse eingehen muss.
Einlage der Larynxmaske
- Larynxmaske mit Gleitgel bestreichen
- Mund öffnen, z.B. mittels Kreuzgriff oder Esmarch-Handgriff
- Larynxmaske am Gaumen entlang einführen bis federnder Widerstand auftritt
- Sind ein Einführen bzw. eine Beatmung nicht problemlos möglich, so ist ggf. die Maske umgeschlagen
- dann Maske neu einführen und Maske mit Zeigefinger an Rachenhinterwand entlang führen
Kontraindikationen (relativ)
- nicht nüchterner Patient
- Verletzungen im Gesichtsbereich
- Gastrointestinale Blutung
Pitfalls & Troubleshooting
- Patient lässt sich nicht beatmen:
- Problem: Maske umgeschlagen oder Narkose zu flach
- Lösung: Maske neu platzieren (ggf. mit Finger Maske führen), wenn das nicht zum Erfolg führt Narkose vertiefen
- Larynxmaske lässt sich nicht platzieren:
- Problem: Größe der Maske falsch gewählt
- Lösung: Meist ist die Maske zu groß gewählt, daher eine Maskengröße kleiner erneut platzieren
Larynxtubus
Der Larynxtubus ist ein Tubus, der einen größeren Durchmesser als der Endotrachealtubus besitzt und über zwei Cuffs verfügt, die übereinander angeordnet sind. Zwischen den beiden Cuffs befindet sich die Beatmungsöffnung.
Der untere Cuff ist der ösophageale Cuff, welcher, wie der Name schon sagt, im Ösophagus platziert wird. Der obere Cuff ist deutlich größer und dichtet den Rachen nach oben hin ab. Bei richtiger Positionierung befindet sich die Beatmungsöffnung vor der Glottisebene und durch die Cuffs ist ein gewisser Aspirationsschutz gewährleistet, auch wenn dieser nicht an den Goldstandard der endotrachealen Intubation heranreicht.
Equipment
Der Larynxtubus wird immer als Set, bestehend aus Larynxtubus in der gewählten Größe und passender Blockerspritze, geliefert.
Die Blockerspritze verfügt über eine Farbcodierung, welche passend zur Farbe des Tubuskonnektors das entsprechende Blockvolumen vorgibt.
Die Größenwahl erfolgt abhängig von der Körpergröße des Patienten bzw. bei Larynxtuben für Kindern auch nach dem Körpergewicht.
| Farbcodierung | Größe | Patient |
| Transparent | 0 | Neugeborene < 5 kg |
| Weiß | 1 | Säuglinge 5-12 kg |
| Grün | 2 | Kleinkinder 12-25 kg |
| Orange | 2,5 | Schulkinder 125-150 cm |
| Gelb | 3 | Erwachsene < 155 cm |
| Rot | 4 | Erwachsene 155-180 cm |
| Violett | 5 | Erwachsene > 180 cm |
Indikation
- Bewusstloser Patient
- Reanimation
- Unmöglichkeit der endotrachealen Intubation
- Apnoe
Kontraindikation (relativ)
- Verletzungen im Mund-Kiefer-Gesichtsbereich
- Erbrechen, nicht nüchterner Patient
- Obere gastrointestinale Blutung
Einlage des Larynxtubus
- Anhand Patientengröße oder Gewicht die richtige Größe auswählen
- Tubus mit Gleitmittel benetzen
- Mund öffnen (Kreuzgriff oder ähnliches)
- Tubus einführen bis zur Zahnreihenmarkierung
- Mittels farbcodierter Spritze den Cuff blocken
- Beatmungsdevice konnektieren, Kapnographie nutzen
- Cuffdruckkontrolle
Pitfalls & Troubleshooting
- Patient lässt sich nicht beatmen:
- Tubus neu platzieren
- Cuff drückt Tubus immer wieder nach oben
- Tubus beim Blocken festhalten
- Auf kleineren Larynxtubus ausweichen
Diskussion des Larynxtubus
Der Larynxtubus hat einen großen Stellenwert in den Algorithmen für die kardiopulmonale Reanimation für das Rettungsfachpersonal. Flächendeckend wird er als Atemwegsdevice der ersten Wahl eingesetzt und schnellstmöglich platziert, obwohl in Studien die Maskenbeatmung häufig überlegen ist.
Hierfür gibt es gute Argumente, so ist eine Oxygenierung des Patienten einfach möglich, die Platzierung des Larynxtubus lässt sich leichter erlernen als eine suffiziente Beutel-Masken-Beatmung und der Larynxtubus bietet einen gewissen Aspirationsschutz.
Nichtsdestotrotz ist der Larynxtubus in den letzten Jahren etwas in Verruf geraten. So zeigte sich in einer Studie ein schlechteres Outcome von Patienten, die im Rahmen einer Reanimation mit einem Larynxtubus versorgt wurden. Woran das liegt bleibt im Endeffekt unklar. Zu vermuten ist allerdings, dass der Larynxtubus doch nicht so eine einfache und komplikationslose Oxygenierungsmöglichkeit bietet, wie propagiert wird. Daher ist es dringend erforderlich, dass auch die Anwendung des Larynxtubus geübt wird und der Patient bzw. die Beatmungssituation genauso regelhaft überwacht werden, als wenn er regulär endotracheal intubiert wäre.
Endotracheale Intubation
Die endotracheale Intubation ist in Notfallsituationen aufgrund der akuten Vitalgefährdung des Patienten oft mit Stress für das gesamte Team assoziiert. Außerdem ist diese Fertigkeit abseits der perioperativen Anästhesie nur schwierig am Patienten zu erlernen.
Equipment
Spatel

Es gibt verschiedenste unterschiedliche Spatelformen auf dem Markt. In vielen Teilen der Welt haben sich allerdings die leicht gebogenen Macintosh-Spatel durchgesetzt. Die Spatel werden in den Größen 0 (76 mm Lang) für Kleinkinder und Säuglinge bis 5 (176 mm lang) für große Erwachsene unterschieden. Für durchschnittliche Erwachsene haben sich die Größen 3 und 4 bewährt.
Endotrachealtuben
Heutzutage bestehen Tuben aus durchsichtigem PVC. Die Cuffs bestehen meist aus Silikon und können mit niedrigem Druck (Niederdruck-Cuffs) geblockt werden. Dadurch können Schleimhautschäden vermieden werden.
Der Innendurchmesser wird in Millimetern angegeben. Die Auswahl der richtigen Tubusgröße ist wichtig, um einerseits Schleimhautschäden und andererseits zu hohe Beatmungswiderstände zu vermeiden. Tuben werden in den Größen 2-11 mm hergestellt. Als Faustregel kann für Erwachsene gelten:
- Frauen: 7 – 7,5 mm
- Männer: 8 – 8,5 mm
Die in der Intensiv- und Notfallmedizin am häufigsten verwendeten Tuben sind die sogenannten Murphy-Tuben. Sie entsprechen den ursprünglichen Magill-Tuben mit ihrer typischen Krümmung, weisen aber eine zusätzliche seitliche Öffnung auf, das sogenannte Murphy-Eye. Dieses dient der Sicherstellung einer ausreichenden Ventilation bei verlegtem Hauptlumen (Man könnte denken, es wurde entwickelt, um Murphys-Law auszutricksen).

Führungsstab oder Mandrin
Führungsstäbe sind kunststoffbeschichtete Stäbe, meist aus Metall, die in einen Tubus eingeführt werden, sodass der Tubus in eine gewünschte Form gebogen werden kann. Da durch den starren Führungsstab ein tracheales Verletzungsrisiko besteht, sollte der Führungsstab nicht über das Tubusende hinaus ragen. In dem Moment, in dem der Tubus die Stimmritze passiert, sollte der Führungsstab umgehend entfernt werden. Es gibt viele unterschiedliche Arten den Tubus vorzubiegen, wir empfehlen sowohl bei der Nutzung eines konventionellen Laryngoskopes, als auch bei der Nutzung eineses die „Hockeyschläger“ Form. Für Notfallsituationen empfehlen wir immer die Verwendung eines Führungsstabes.
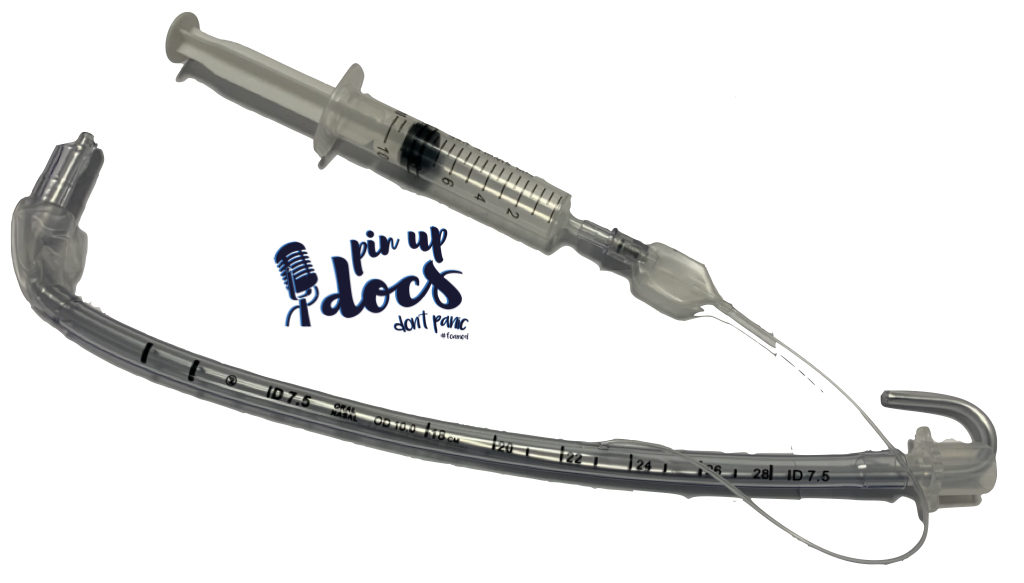
| 1 | Absaugkatheter mit laufender Absaugung | |
| 2 | passender Endotrachealtubus mit eingelegtem Führungsstab | |
| 3 | Beatmungsbeutel mit Reservoir bzw. Demandventil und Sauerstoffzuleitung (O2-Fluss min. 15 l/min) | |
| 4 | Laryngoskop mit passendem Spatel | |
| 5 | aufgesetzte Blockerspritze | |
| 6 | Fixierungsmaterial | |
| 7 | Monitoring des Patienten mit Pulsoxymetrie, EKG, Kapnographie und nicht-invasiver Blutdruckmessung |
Kopfposition
Bei einem flach auf dem Rücken liegenden Patienten ist die Darstellung der Glottis schwierig und zum Teil unmöglich.
Verbesserte Jackson-Position
Zur Optimierung der Einsehbarkeit der Glottis empfiehlt sich die verbesserte Jackson-Positon. Dabei wird der Kopf des Patienten erhöht gelagert (Elevation) und überstreckt (Reklination). Das Kinn des überstreckten Kopfes sollte sich, bei flach auf der Unterlage liegenden Schultern, auf Höhe des Sternums befinden. Durch die Lagerung wird die Sicht auf die Glottis deutlich verbessert.
„Ramped Position“
Im Falle einer starken Adipositas kann es notwendig werden, den Kopf so weit zu erhöhen, dass sich die Ohrläppchen auf Sternumhöhe befinden, um eine Sichtachse zu bekommen.
Durchführung
- Präoxygenierung
- falls notwendig: Narkoseeinleitung
- Vollständige Relaxierung abwarten
- Mund mit der rechten Hand mittels Kreuzgriff öffnen
- Laryngoskop mit der linken Hand am rechten Mundwinkel in den Mund des Patienten einführen
- Die Zunge des Patienten nach links verdrängen
- Unter Sicht bis zur Darstellung der Stimmbandebene vorgehen
- Tubus vorsichtig durch die Stimmbandebene vorschieben
- Führungsstab direkt nach Passage entfernen
- Der Cuff sollte 2-3 cm hinter der Stimmbandebende liegen
- Die meisten Tuben haben eine Strichmarkierung die aus Stimmbandebene zu liegen kommen sollen
- Cuff blocken (20 – 30 cmH2O)
- Lagekontrolle
- Kapnographie
- Auskultation
- Tubustiefe kommunizieren (Zahnreihe oder Mundwinkel)
- Beim Erwachsenen normalerweise 19 – 22 cm
- Tubus fixieren
Externe Manipulation des Larynx
Die Laryngoskopie kann durch die externe Manipulation des Kehlkopfes erleichtert werden. Die externe Manipulation kann durch den Intubierenden selbst oder einen Helfer durchgeführt werden. Zwei Manöver werden in diesem Zusammenhang unterschieden:
- BURP-Manöver
- OELM-Manöver
BURP (backward upward rightward pressure)
Beim BURP wird der Kehlkopf nach kranial, dorsal und rechts (patientenseitig) verschoben, um eine optimale Laryngoskopie zu ermöglichen.
OELM (optimal external laryngeal manipulation)
Nach der laryngoskopischen Darstellung der Epilglottis, wird beim OELM der Kehlkopf von außen so manipuliert, dass der Intubierende eine optimale Sicht auf die Stimmritze hat. Häufig ist eine Manipulation ähnlich des BURP am Besten.
Pitfalls & Troubleshooting
Ein Intubationsversuch sollte nicht länger als 45 Sekunden dauern. Bei Schwierigkeiten sollten ein alternatives Verfahren zur Oxygenierung (z.B. Masken-Beatmung oder supraglottische Atemwegshilfe) genutzt und die Bedingungen optimiert werden (verbesserte Jackson-Position? Führungsstab?).
Gerade in Notfallsituationen empfiehlt sich die primäre oder zumindest frühzeitige Nutzung eines Videolaryngoskops.
Cave: Ein erneuter Versuch ohne Verbesserung der Bedingungen führt nur selten zum Erfolg und sollte unterlassen werden.
Videolaryngoskopie
Seit circa 15 Jahren erfährt die Videolaryngoskopie immer größere Verbreitung und ist mittlerweile auch flächendeckend auf Notarzteinsatzfahrzeugen (NEF) verfügbar. War sie anfangs vor allem für das Management des schwierigen Atemwegs gedacht und sollte eine sichere endotracheale Intubation ermöglichen, so wird die Videolaryngoskopie mittlerweile als primäres Airway-Device für die notfallmäßige Narkoseeinleitung empfohlen (vgl. S1-Leitlinie präklinisches Atemwegsmanagement).
Videolaryngoskope sind mit konventionellen Macintosh-Spateln sowie hyperangulierten Spateln (z.B. D-Blade) verfügbar. Mit den konventionellen Spateln ist auch eine direkte Laryngoskopie möglich, so dass sie auch bei Problemen mit der Videooptik weiter nutzbar sind. Außerdem eignen sie sich gut für Ausbildungszwecke.
Mit hyperangulierten Spateln kann keine direkte Sicht auf die Stimmbandebene hergestellt werden, eine direkte Laryngoskopie ist nicht möglich. Allerdings lassen sich mit dieser Technik auch Patienten intubieren, die man vor Einführung der Videolaryngoskopie wach fiber-optisch hätte intubieren müssen. Damit darf die Videolaryngoskopie als einer der „game changer“ der Notfallmedizin der vergangenen Jahre bezeichnet werden.
Auch weniger erfahrene Intubierende können mit Nutzung dieses Verfahrens ihren First-Pass-Success erheblich steigern und so die Patientensicherheit erhöhen.
Equipment
Es gibt sowohl Spatel als auch Videolaryngoskope verschiedener Hersteller.
Für die Videolaryngoskopie ist der C-Mac-Spatel Standard, der eine direkte Laryngoskopie ermöglicht. Sollte hierunter keine Einstellung der Stimmbandebene möglich sein, kann auf den hyperangulierten Spatel eskaliert werden. Auch diese Spatel sind in unterschiedlichen Größen und für Kinder verfügbar.
Für die Nutzung der indirekten Laryngoskopie ist zwingend die zusätzliche Nutzung eines Führungstabes im Endotrachealtubus erforderlich. Die Autoren empfehlen hierzu die Formung eines „Hockeyschlägers“. Es werden auch kommerziell erhältliche Führungsstäbe in entsprechender Form angeboten.
Equipment-Checkliste:
- Videolaryngoskop mit konventionellem oder hyperanguliertem Spatel in passender Größe (meist 4)
- Tubus mit Führungsstab
- Standardequipment für endotracheale Intubation
Kontraindikation
- ggf. massive obere GI-Blutung aufgrund der möglichen Verdeckung der Videooptik (relative KI)
Durchführung
- Reguläre Narkoseeinleitung (RSI) und Vorgehen zur Intubation analog 4.4.2
- zusätzlich Test der Videooptik vor Nutzung – auf ausreichende Akkuladung achten
- Tubus vorbiegen lassen oder selbst vorbiegen – „Hockeyschläger“
- Auch jede andere Art der Tubusformung ist möglich; der Erfolg hängt vom Intubierenden und dessen Vorlieben ab
Pitfalls & Troubleshooting
- Tubus lässt sich nicht platzieren:
- Kopfüberstreckung vermeiden
- Andere Tubusformung ausprobieren
- Tubus von rechts einführen und ggf. in schraubenden Bewegungen platzieren
- Ggf. BURP-Manöver
- Hilfe holen
- Kamera beschlägt bzw. ist mit Sekret verdeckt
- Beschlagen ist meist nur ein temporäres Problem -> reinigen und neuer Versuch
- Sekretlast kann Videolaryngoskopie unmöglich machen, wenn nach zwei Versuchen keine Besserung -> Wechsel des Airway-Devices, ggf. Larynxtubus
Kritische Diskussion der Videolaryngoskopie
Die Videolaryngoskopie ist nach Meinung der Autoren ein erheblicher Fortschritt im Bereich des Atemwegsmanagements und der Patientensicherheit. In Notfallsituationen sollte sie primär genutzt werden, um die Erfolgsrate im ersten Intubationsversuch zu erhöhen. Das gilt auch für erfahrene Intubierende.
Argumente gegen die Videolaryngoskopie werden immer wieder vorgebracht, vor allem, dass dadurch die Kompetenz der konventionellen endotrachealen Intubation verlernt wird, ob dies wirklich so ist, darf bezweifelt werden. Gerade wenn zur Videolaryngoskopie, wie in der Leitlinie empfohlen, primär der konventionelle Spatel genutzt wird, tritt ein mindestens vergleichbarer Lerneffekt wie bei der konventionellen endotrachealen Intubation ein. Gleichzeitig kann ein erfahrenerer Intubierender dem „Anfänger“ über die Schulter schauen und wertvolle Hinweise für die direkte Laryngoskopie geben.
Kritisch anzumerken ist, dass für die Nutzung der hyperangulierten Spatel eine gewisse Hand-Auge-Koordination erforderlich ist. Diese zu erlernen kann, gerade für erfahrene Kollegen, teilweise schwierig sein. Hierdurch sollte man sich aber nicht von der Nutzung des Videolaryngoskops abbringen lassen. Die Vorteile überwiegen eindeutig die Nachteile der Technik.
Rescue-Verfahren
Was tun, wenn gar nichts mehr geht? Sowohl der videolaryngoskopische Versuch der endotrachealen Intubation, die supraglottischen Atemwegshilfen als auch die normale Beutel-Masken-Beatmung funktionieren nicht?
Dann gibt es noch einige wenige Rescue-Verfahren, bis hin zur chirurgischen Atemwegssicherung im Rahmen einer Notfallkoniotomie. Diese wollen wir an dieser Stelle darstellen. Nichtsdestotrotz handelt es sich um Ultima-Ratio-Verfahren, die mit einer hohen Komplikationsrate vergesellschaftet sind und sicherlich nicht zum Standardrepertoire der Atemwegssicherung gehören, im Zweifelsfall aber von jedem notfallmedizinisch tätigen Arzt durchgeführt werden müssen.
Algorithmus: Unerwartet schwieriger Atemweg
Die deutsche Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) empfiehlt, dass in jeder Klinik ein Algorithmus für das Management eines unerwartet schwierigen Atemwegs vorgehalten und beübt werden soll.
Da dies, je nach Klinik, sehr unterschiedlich gehandhabt wird, haben wir im folgenden unseren eigenen Algorithmus erstellt. Es ist von essenzieller Wichtigkeit für die Notfallkompetenz des einzelnen Arztes oder Fachpersonals, einen solchen Algorithmus zu verinnerlichen und zu jeder Tageszeit abrufen zu können.

Wie im Algorithmus ersichtlich werden alle Verfahren durchgespielt, die wir bereits besprochen haben. Daher kommen wir jetzt zu den Rescue-Verfahren.
Der Bougie
Der (gum-elastic)-Bougie ist ein 60 cm langer Stab aus Kunstharz und Polyester. Im Gegensatz zu seinem Namen ist er weder gummiartig noch übermäßig elastisch. Der Stab wird an Stelle eines Führungsstabs in den Tubus eingeführt. Im Gegensatz zum Führungsstab schaut der Bougie über die Spitze des Tubus hinaus. Die Spitze des Bougie ist um ca. 30° nach oben gebogen, um die Handhabung zu erleichtern. Die meisten Bougie weisen zusätzliche Tiefenmarkierungen auf, um die tracheale Einführtiefe abzuschätzen.
Technik
Im Vergleich zum Führungsstab wird der Bougie zuerst in die Trachea eingeführt und der Tubus in Seldinger-Technik über den Bougie gefädelt.
Zusätzliche indirekte Intubationszeichen
Der Bougie bietet zwei zusätzliche unsichere Intubationszeichen.
„tracheal clicks“ meint die Vibrationen des Bougie durch das Gleiten über die Trachealspangen. Dieses Zeichen setzt voraus, dass die gebogene Spitze des Bougie nach vorne gerichtet ist (hinten ist die Pars membranacea und keine Trachealspangen). Dieses Zeichen tritt allerdings nur in 65-90% der Anwendungen auf.
„Stop sign“ oder „hard stop“ nach ca. 25 – 30 cm werden die Atemwege kleiner und der Bougie stößt an tracheobronchiales Gewebe. Ein Weiterschieben des Bougie wäre nur mit Kraft möglich, das natürlich zur Vermeidung von Verletzungen vermieden werden muss. Im Falle einer versehentlichen ösophagealen Intubation tritt dieser Stop nicht auf. CAVE: hohes Verletzungsrisiko
CAVE: Der „normale Bougie“ eignet sich nicht für die videolaryngoskopische Intubation mit einem hyperangulierten Spatel, da in diesen Fällen zwingend ein biegsamer Führungsstab erforderlich ist. Bei der Benutzung eines hyperangulierten Spatels ist meist die Visualisierung der Glottis unproblematisch, wohingegen das Einführen des Tubus in die Trachea anspruchsvoll sein kann. Ein elastischer Bougie bietet in diesem Fall nicht die nötige Stabilität. Es gibt allerdings formbare Bougie, die für diese Technik geeignet sind. Außerdem bieten einige Hersteller hyperangulierte Spatel mit Führungsrinnen an, die die Einführung eines elastischen Bougie entlang der Führungsrinne ermöglichen.
Umintubation
Ein Bougie kann ebenfalls zur Umintubation bei bereits liegendem Tubus genutzt werden. Dabei wird der Bougie über den Tubus in die Trachea eingeführt und der „alte“ Tubus über den Bougie entfernt, der Bougie verbleibt als „Führungsschiene“ in der Trachea. Der „neue“ Tubus wird dann vergleichbar mittels Seldinger-Technik über den Bougie in die Trachea eingeführt. Zur Verbesserung der Achsen- und Sichtkontrolle empfiehlt sich trotzdem die Verwendung eines (Video-)Laryngoskopes.
Fiberoptische (Wach-)Intubation
Beim erwarteten schwierigen Atemweg ist die fiberoptische Wachintubation das Mittel der Wahl, insbesondere wenn das Haupthindernis eine zu kleine Mundöffnung darstellt. Aber auch bei einem unerwartet schwierigen Atemweg kann die fiberoptische Wachintubation eine Alternative darstellen. Voraussetzung ist allerdings, dass eine Maskenbeatmung möglich ist, damit die Vorbereitung der Fiberoptik erfolgen kann.
Gerade für eine notfallmäßige fiberoptische Intubation sollte der Anwender eine gewisse Übung im Umgang mit einer Fiberoptik haben, da die Durchführung komplex ist und meist durch Blut und Sekrete (durch die frustranen Intubationsversuche) erschwert wird.
Im Folgenden besprechen wir das Vorgehen bei einem unerwartet schwierigen Atemweg. Im Falle einer geplanten fiberoptischen Wachintubation sollte der Patient spontan atmen. Je nach Klinik erfolgt eine (Analgo-)Sedierung. Verschiedene Medikamente sind für die Durchführung einer solchen denkbar (Remifentanil, Dexmedetomidin, Ketamin).
Equipment
- Fiberoptik
- Silikonspray
- Antibeschlagmittel
- Gänsegurgel
Zusätzlich werden alle Materialien benötigt, die auch zur normalen Intubation benötigt werden.
Indikation
- absehbar schwieriger Atemweg
- Cannot intubate – Situation, aber Maskenbeatmung möglich
Durchführung
- Fiberoptik mit Silikonspray gleitfähig machen
- Silikonspray auf eine Kompresse sprühen und Fiberoptik damit einreiben
- Tubus auf Fiberoptik auffädeln und ganz nach oben schieben
- dort wird der Tubus von einem Helfer fixiert
- Vorsichtiger Vorschub (unter Sicht) der Fiberoptik bis zur Glottis
- Einführen der Fiberoptik in die Trachea
- Vorschieben des Tubus durch den Helfer
- Ggf. Rotation bei Widerstand
- Blockung des Tubus
- Entfernung der Fiberoptik
- Konnektion des Beatmungsgerätes
- Kapnometrie?
- Einstellen der Beatmungsparameter
- fiberoptische Lagekontrolle über Gänsegurgel
Im Falle einer fiberoptischen Wachintubation bei einem erwartet schwierigen Atemweg empfiehlt es sich, die Narkose erst nach der Passage des Tubus durch die Glottis einzuleiten, da es sonst zu lebensbedrohlichen „cannot intubate“ – Situationen kommen kann, wenn sich der Tubus nicht platzieren lässt.
Komplikationen
Blutungen im Bereich der oberen Atemwege und Regurgitation von Mageninhalt sind die schwerwiegendsten Probleme im Rahmen einer fiberoptischen Intubation, da sie den Einsatz der Fiberoptik nahezu unmöglich machen können. Außerdem kann durch die Manipulation an den Atemwegen ein Laryngo- oder Bronchospasmus auftreten, in diesen Fällen sollte die Maßnahme pausiert und die Narkose vertieft werden.
retrograde Intubation
Die retrograde Intubation ist primär nicht als Rescue-Verfahren gedacht, da sie vor allem beim wachen Patienten durchgeführt wird. Es handelt sich um ein selten angewendetes Verfahren, das einige Nachteile bietet. Es wird hier nur der Vollständigkeit halber besprochen und sollte als Rescue-Verfahren nicht angewendet werden.
Equipment
- sterile Handschuhe
- sterile Kompressen & Hautdesinfektionsmittel
- Seldinger-Draht (ZVK-Set bietet sich an)
- Punktionskanüle & Spritze
- Endotrachealtubus
- Laryngoskop
- Magill-Zange
Indikation
- absehbar schwieriger Atemweg
Durchführung
Es gibt sehr schöne Youtube-Videos zur Visualisierung der retrograden Intubation. Beispielhaft sei folgendes erwähnt:
- Aufsuchen der Membrana cricothyroidea und ausgiebige Hautdesinfektion
- Hilfreich kann hier die Nutzung der Sonographie sein, um auch das Vorhandensein großer Gefäßstränge auszuschließen
- Die Membrana cricothyroidea lässt sich zwischen Schildknorpel und erster Trachealspange einfach tasten
- Punktion der Membrana cricothyroidea mit Nadel aus ZVK-Set unter ständiger Aspiration (Punktion mit geringer Menge NaCl 0,9 % in Spritze kann hilfreich sein)
- Wenn Luft aspiriert werden kann, ist die Trachea erreicht. Nun Einführen des Seldinger-Drahts über die Punktionskanüle und Fädeln bis dieser im Oropharynx sichtbar wird
- ggf. kann es erforderlich sein, den Seldinger-Draht mittels Magill-Zange und laryngoskopischer Sicht zu greifen und nach oben zu ziehen, hierbei ist auf Gewebeverletzungen zu achten.
- Auffädeln des Endotrachealtubus über den Seldinger-Draht und Sicherung des Atemweges
- Tubus blocken und Seldinger-Draht entfernen
- Punktionsstelle mit Pflaster versorgen.
Komplikationen
Die gefürchtetste Komplikation ist die Blutung durch akzidentelle Punktion einen größeren Blutgefäßes. Durch Nutzung der Sonographie kann dieses Risiko minimiert werden.
Eine Fehlpunktion ist möglich, aber die Punktion ist bei normaler Anatomie relativ problemlos, da die Membrana cricothyroidea gut zu tasten ist. Bei adipösen Patienten kann das Tasten allerdings unmöglich sein. Hier kann entweder die Sonographie Abhilfe schaffen oder es muss eine Blindpunktion unterhalb des Schildknorpels durchgeführt werden.
Es sollte klar sein, dass es sich bei der retrograden Intubation um ein Verfahren handelt, in dem kaum jemand Routine hat.
Transtracheale Jet-Ventilation
Bei diesem Verfahren handelt es sich um eine Alternative zur Notfallkoniotomie unter der Idee, einen schnelleren Zugang zu schaffen. Wir erachten diese Alternative allerdings nicht als gleichwertig, da nur kleine Atemzugvolumina ermöglicht werden und spezielles Equipment benötigt wird, welches nicht flächendeckend verfügbar ist.
Equipment
- Einmalhandschuhe
- Hautdesinfektion
- 14 G – Venenverweilkanüle + 20 ml-Spritze
- Jet-Ventilation-Pistole mit Konnektor
Indikation
- Cannot-intubate-cannot-ventilate-Situation
Durchführung
- Hautdesinfektion
- Tasten der Membrana cricothyroidea analog 4.6.3.3
- Punktion mit 14 G-Venenverweilkanüle in ca. 30°-Winkel nach kaudal
- Entfernen des Stahlmandrins und Versuch der Aspiration von Luft mittels Spritze
- Wenn Luft-Aspiration problemlos möglich -> Venenverweilkanüle fixieren
- Konnektion der Jet-Pistole und Beginn einer Hochfrequenz-Ventilation
Komplikationen
Die transtracheale Jet-Ventilation ist ein Ultima-Ratio-Verfahren ist, welches nur temporär zur Überbrückung bis zur Etablierung eines definitiven chirurgischen Atemweges genutzt werden kann.
Zusätzlich ist es erforderlich, dass der Atemweg nach oben hin offen ist, um das Auftreten von Barotraumata zu vermeiden. Dies kann die Verwendung dieses Verfahrens bei Verlegung der oberen Atemwege einschränken, da kein Exspirationsventil vorliegt.
Das Blutungsrisiko ist analog der retrograden Intubation nach unserer Einschätzung kalkulierbar, aber dennoch vorhanden.
Koniotomie
Am Ende jedes Atemwegs-Algorithmus steht die Koniotomie als ultimatives Verfahren. Hierbei wird das Ligamentum cricothyroideum durchtrennt und hierdurch ein Zugang zu den oberen Atemwegen geschaffen. Es gibt verschiedene Techniken die im Rahmen der Koniotomie angewandt werden können.
Generell lässt sich die Punktionskoniotomie (z.B. Quick-Trach®) von der chirurgischen Cricothyreoidotomie unterscheiden. Bei der Punktionskoniotomie lassen sich außerdem „catheter over needle“ Verfahren von Seldinger-Verfahren unterscheiden.
Analog zur Leitlinien der Difficult Airway Society 2015 sehen wir die chirurgische Cricothyreoidotomie als Methode der Wahl da sie einige Vorteile bietet:
- Sicherer Aspirationsschutz
- Normale Ventilation möglich
- CO2 Monitoring möglich
- Keine versehentlichen Verletzungen durch Nadeln
Außerdem ist das Material für eine chirurgische Cricothyreoidotomie nahezu überall vorhanden. Dies bietet den Vorteil, dass man lediglich ein Verfahren beherrschen muss. Insbesondere bei einer so seltenen Komplikation bietet dies Sicherheit.
Beide Formen der Koniotomie sollten nur bei vollständig relaxierten Patienten durchgeführt werden. Sollte die neuromuskuläre Blockade bereits rückläufig sein (z.B. bei Verwendung von Succinylcholin) oder zu einem früheren Zeitpunkt anatagonisiert worden sein (Suggamadex) sollte ein anderes Muskelrelaxans zur Anwendung kommen.
Indikation
- Cannot intubate cannot ventilate-Situation
Skalpell Koniotomie
Equipment
- (Handschuhe)
- (Hautdesinfektion)
- Skalpell (z.B. 10er Klinge)
- Bougie
- Tubus (6 mm ID)
- Beatmungsbeutel
Durchführung
Vor einer Inzision sollte man sich ein möglichst dreidemensionales Bild über die anatomischen Gegebenheiten machen. Hierfür bietet sich der nach „laryngeal handshake“ (s.h. Abbildung) an.

Der „laryngeal handshake“ sollte immer mit der nicht dominanten Hand durchgeführt werden.
- Daumen und Zeigefinger greifen den Oberrand des Larynx und verschieben ihn seitlich
- Daumen und Zeigefinger rutschen nach unter zum Übergang von Ring- zum Schildknorpel
- Daumen und Mittelfinger bleiben auf dem Schildknorpel und der Zeigefinger tastet das Ligamentum cricothyroideum
Das weitere Vorgehen richtet sich danach ob das Ligamentum cricothyroidem tastbar ist oder nicht.
- TASTBARES LIGAMENTUM CRICOTHYROIDEUM
- Nicht dominante Hand fixiert den Schildknorpel (A)
- Transversale Stichinzision durch das Ligamentum cricothroideum (B)
- Skalpell um 90° drehen (scharfe Seite nach kaudal) (C)
- Skalpell seitlich verschieben zum Anwender
- Bougie entlang des Skalpells in die Trachea einführen (ggf. Hand wechseln) (D)
- Tubus über den Bougie in die Trachea „seldingern“ (E)
- Gleitmittel verwenden
- Bougie entfernen
- Tubus blocken
- Beatmen
- Lagekontrolle mittels Kapnografie
- Tubus sichern

- NICHT – TASTBARES LIGAMENTUM CRICOTHYROIDEUM
- Ultraschall zu Identifikation der anatomischen Strukturen verwenden wenn dies unmittelbar verfügbar ist
- 8-10 cm longitudinale Inzision entlang der Mittellinie
- Stumpfe Präparation mit den Fingern um Ligamentum cricothyroideum zu identifizieren
- Weiter wie bei tastbarem Ligamentum crocothyroideum
Punktionskoniotomie
Equipment
- Handschuhe
- Hautdesinfektion
- Punktionskoniotomie-Set bestehend aus Punktionskanüle, Spritze Tubus mit Blockung und Tubus-Fixierung
- Beatmungsbeutel
- ggf. Lokalanästhetikum
- ggf. Skalpell
Durchführung
- Lagerung des Patienten mit leicht überstrecktem Kopf
- Aufsuchen des Ligamentum cricothyroideum ggf. mit sonographischer Unterstützung
- Hautdesinfektion und ggf. Lokalanästhesie
- Punktion mit Kanüle unter Aspiration (Stichrichtung 45° nach kaudal), wenn sich Luft aspirieren lässt, Stahlmandrin entfernen (Manche Sets enthalten Stopper z.B. grün und rot, hier auf richtige Handhabung achten)
- Tubus aufblocken und Beatmung über Beatmungsbeutel versuchen
- Wenn Beatmung möglich, Tubus fixieren.
- Lagekontrolle mittels Kapnographie
Komplikationen
Die Komplikationen sind analog der transtrachealen Jet-Ventilation oder der retrograden Intubation. So können immer starke Blutungen auftreten oder eine ösophageale Fehllage auftreten.
Der Hauptrisiko-Faktor für Komplikation liegt einerseits allerdings in der mangelnden Übung des Anwenders und andererseits in den anatomischen Gegebenheiten des Patienten.
Daher sollte im Rahmen von Atemwegsschulungen die Nutzung des jeweiligen Techniken am Modell geübt werden.
Sowohl die Skalpell Koniotomie als auch die Punktionskoniotomie sind eine lebensrettende Sofortmaßnahme. Nach Abwendung der Lebensgefahr muss die Koniotomie operativ revidiert werden und in einen definitiven Atemweg umgewandelt werden.
PDF Version des Skriptes
Autoren
Dr. med. Thorben Doll
Arzt in Weiterbildung Anästhesiologie, aktiver Notarzt, lernte die Notfallmedizin von der Pike auf kennen, präklinische Erfahrung 17 Jahre und Gründer von Pin-Up- Docs.de
Johannes Pott
Arzt in Weiterbildung Anästhesiologie, aktiver Notarzt, Lieblingsbaustelle ist die Intensivstation. Seit 16 Jahren im Rettungsdienst und Gründer von Pin-Up-Docs.de
Co-Autoren
Dr. med. Jan-Hendrik Käbler
Timo Höntsch
PD Dr. med Carsten Stoetzer

FOAMed Quellen zu dem Thema
kostenloses Buch zum Thema Airways Management: https://aimeairway.ca/book#/
http://news-papers.eu/videolaryngoskopie-zukuenftiger-standard-im-notarztsdienst
http://news-papers.eu/videolaryngoscopie-vs-direkte-laryngoskopie-eine-cochrane-analyse/
Quellen
S1-Leitlinie Atemwegsmanagement aufgerufen am 20.12.2020
Wilhelm: Praxis der Anästhesiologie. Springer-Verlag GmbH Deutschland 2018, ISBN: 978-3-662-54567-6.
Müller, Sönke: 2011 Memorix: MEMORIX Notfallmedizin DOI: 10.1055/b-0034-36611
Bag Mask Ventilation. Stand: 2020. Abgerufen am: 26.10.2020.
Mitterlechner et al.: Head position angles to open the upper airway differ less with the head positioned on a support. In: The American Journal of Emergency Medicine. Band: 31, Nummer: 1, 2013, doi: 10.1016/j.ajem.2012.06.00
Baker: Mask ventilation. In: F1000Research. Band: 7, 2018, doi: 10.12688/f1000research.15742.1
Rossaint, Rolf, Christian Werner, and Bernhard Zwißler, eds. Die Anästhesiologie. Springer-Verlag, 2019.
Ye Q et al;Comparison of gastric insufflation using LMA-supreme and I-gel versus tracheal intubation in laparoscopic gynecological surgery by ultrasound: a randomized observational trial. BMC Anesthesiol. 2020 Jun 3;20(1):136.
Sulzgruber P, et al. The impact of airway strategy on the patient outcome after out-of-hospital cardiac arrest: A propensity score matched analysis. Eur Heart J Acute Cardiovasc Care. 2018 Aug;7(5):423-431. doi: 10.1177/2048872617731894. Epub 2017 Sep 26. PMID: 28948850.
Striebel, Hans Walter. Anästhesie-Intensivmedizin-Notfallmedizin. Schattauer Verlag, 2012.
Larsen, Reinhard, ed. Anästhesie. Elsevier Health Sciences, 2018.
Dornberger, Ingeborg: 2013 Schwieriges Atemwegsmanagement bei Erwachsenen und Kindern DOI: 10.1055/b-0034-57652
Eberlein CM et al First-Pass Success Intubations Using Video Laryngoscopy Versus Direct Laryngoscopy: A Retrospective Prehospital Ambulance Service Study. Air Med J. 2019 Sep-Oct;38(5):356-358. doi: 10.1016/j.amj.2019.06.004. Epub 2019 Jul 11.
Baker, J. B., Maskell, K. F., Matlock, A. G., Walsh, R. M., & Skinner, C. G. (2015). Comparison of Preloaded Bougie versus Standard Bougie Technique for Endotracheal Intubation in a Cadaveric Model. Western Journal of Emergency Medicine, 16(4), 588–593. http://doi.org/10.5811/westjem.2015.4.22857
Rai, M. R. (2014), The humble bougie…forty years and still counting?. Anaesthesia, 69: 199–203. doi:10.1111/anae.12600
Driver BE, Prekker ME, Klein LR, et al. Effect of use of a bougie vs endotracheal tube and stylet on first-attempt intubation success among patients with difficult airways undergoing emergency intubation: A randomized clinical trial. JAMA 2018; :E1.
Brian Driver, Kenneth Dodd, Lauren R. Klein, Ryan Buckley, Aaron Robinson, John W. McGill, Robert F. Reardon, Matthew E. Prekker, The Bougie and First-Pass Success in the Emergency Department, Annals of Emergency Medicine,Volume 70, Issue 4,2017,Pages 473-478.e1
Knapp, Henle: Fiberoptische Wachintubation. In: Notfall + Rettungsmedizin. Band: 21, Nummer: 8, 2018, doi: 10.1007/s10049-018-0521-9.| Open in Read by QxMDp.701-703.
Liu et al.: Comparison between remifentanil and dexmedetomidine for sedation during modified awake fiberoptic intubation. In: Experimental and Therapeutic Medicine. Band: 9, Nummer: 4, 2015, doi: 10.3892/etm.2015.2288
Gerheuser, Gürtler: Fiberoptische Wachintubation. In: Der Anaesthesist. Band: 60, Nummer: 12, 2011, doi: 10.1007/s00101-011-1963-3.| Open in Read by QxMDp.1157-1178.
Law JA, Broemling N, Cooper RM, et al. The difficult airway with recommendations for management–part 1–difficult tracheal intubation encountered in an unconscious/induced patient. Can J Anaesth. 2013;60(11):1089-1118. doi:10.1007/s12630-013-0019-3
Dong PV, Ter Horst L, Krage R. Emergency percutaneous transtracheal jet ventilation in a hypoxic cardiopulmonary resuscitation setting: a life-saving rescue technique. BMJ Case Rep. 2018;2018:bcr2017222283. Published 2018 Jan 26. doi:10.1136/bcr-2017-222283
Wong J, Wong TG. The C-MAC(®) D-BLADE™: use of the guide rail as a guiding channel for a gum elastic bougie. Can J Anaesth. 2016 Jul;63(7):901-2. doi: 10.1007/s12630-016-0624-z. Epub 2016 Mar 3. PMID: 26941029.
Frerk, Chris, et al. „Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults.“ BJA: British Journal of Anaesthesia 115.6 (2015): 827-848.
Bernhard M, et al. Prehospital airway management using the laryngeal tube. An Emergency Department point of view. Anaesthesist 2014; 63: 589-596)
Schalk R, et al. Complications associated with the prehospital use of laryngeal tubes – A Systematic analysis of the risk factors and strategies for prevention. Resuscitation 2014; 85: 1629-1632






Pingback: Basics - Bauchlagerung im ARDS - pin-up-docs - don't panic
Pingback: Basics - Einlungenventilation - ELV - pin-up-docs - don't panic
sehr praktische Info. Danke 🙂